¿Qué son las cardiopatías isquémicas?
Una de las patologías más típicas dentro de las unidades de rehabilitación cardiaca son las cardiopatías isquémicas. Para comprender bien estas enfermedades debemos entender cómo llega la sangre al músculo del corazón.
El corazón recibe aporte sanguíneo de las arterias coronarias para nutrirse. Son las siguientes: coronaria derecha y coronaria izquierda, que se divide a su vez en circunfleja y descendente anterior izquierda.
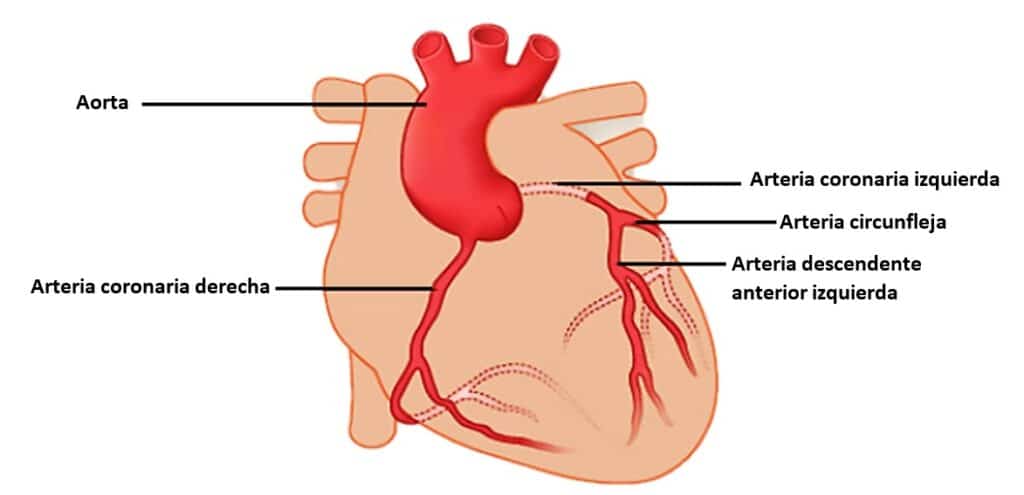
Si se produce una obstrucción de alguna de estas arterias coronarias la cantidad de “nutrientes” que llega al corazón disminuye, lo que se conoce como isquemia. Por tanto, el término cardiopatía isquémica implica una enfermedad cardiaca que se produce por una falta de riego sanguíneo.
En ocasiones se encuentran términos similares que se utilizan para hacer referencia a este fenómeno. Algunos de ellos son: cardiopatía coronaria (por ser las arterias coronarias las que irrigan al corazón las que se obstruyen) o cardiopatía ateroesclerosa (por ser la ateroesclerosis u obstrucción de la arteria por una placa de ateroma la causa principal de isquemia).
Este proceso afecta al miocardio (músculo cardiaco) produciendo infarto de miocardio o angina de pecho.
¿Qué diferencia hay entre angina de pecho e infarto de miocardio?
En realidad, ambos términos hacen referencia a una disminución de la irrigación de las arterias coronarias, la diferencia está en que durante la angina de pecho se produce una disminución parcial del riego, mientras que en un infarto de miocardio el músculo cardiaco deja de recibir aporte sanguíneo, es decir, se produce una oclusión total de alguna arteria coronaria.
Y entonces ¿Cómo sé si tengo una angina de pecho o un infarto de miocardio?
Ambas patologías producen unos síntomas muy similares, pero existen diferencias significativas.
Tanto la angina de pecho como el infarto de miocardio suelen producir un dolor a nivel de tórax que suele expandirse hacia el brazo izquierdo. Además, producen sensación de presión y en ocasiones sudores y nauseas. Por lo general la angina de pecho viene asociada a algún esfuerzo puntual y suele tener una duración de aproximadamente media hora, aunque también es común que desaparezca el dolor al disminuir el esfuerzo físico.
En cualquier caso, la aparición de un dolor de estas características es siempre motivo de consulta médica, ya que lo que en un primer momento es una angina de pecho, puede terminar derivando en infarto de miocardio.
¿Cómo se puede evitar el infarto de miocardio?
Por lo general, es difícil determinar qué es exactamente lo que produce un infarto, sino que habitualmente se suele hablar de diversos “factores de riesgo” que aumentan la probabilidad de que ocurra.
De hecho, la primera publicación relevante que habla de estos factores de riesgo es la que se conoce como el estudio Framingham y se publicó en el año 1951.
Los datos más actualizados de factores de riesgo son del año 2019, del programa PURE, que concluyen que existen los siguientes factores de riesgo:
No modificables:
- Edad: a medida que se envejece aumentan las probabilidades de infarto
- Genético: las probabilidades aumentan si hay antecedentes familiares de problemas vasculares o cardiacos
- Género:
Modificables:
- Sedentarismo: una vida sedentaria aumenta las probabilidades de infarto
- Tabaquismo
- Alcohol
- Estrés
- Sobrepeso
- Dieta: evitar las grasas implicará mejores niveles de colesterol en sangre y por tanto mayor dificultad de oclusión de las arterias
Existen otros factores asociados que no necesariamente terminan en infarto, pero influyen de forma indirecta como son la hipertensión arterial (HTA), la diabetes, el hipertiroidismo…
Por tanto, la mejor forma de evitar tanto la angina de pecho como el infarto de miocardio es disminuir los factores de riesgo modificables mediante un estilo de vida sano. Tener una vida activa, sin hábitos tóxicos y siguiendo una dieta sana y equilibrada ha demostrado ser la mejor herramienta para prevenir el infarto.
Referencias:
- Slovut DP, Olin JW. Current concepts: Fibromuscular dysplasia. N Engl J Med. 2004;350(18):10–2.
- Yusuf S, Joseph P, Rangarajan S, Islam S, Mente A, Hystad P, Brauer M,Kutty VR, Gupta R, Wielgosz A, AlHabib KF, Dans A, Lopez-Jaramillo P,Avezum A, Lanas F, Oguz A, Kruger IM, Diaz R, Yusoff K, Mony P, Chi-famba J, Yeates K, Kelishadi R, Yusufali A, Khat DG. Modifiable risk factors, cardiovascular disease and mortality in 155,722 individuals from 21 high-, middle-, and low-income countries. Lancet. 2020;395(10226):795–808.
- DAWBER TR, MEADORS GF, MOORE FE. Epidemiological approaches to heart disease: the Framingham Study. Am J Public Health. 1951;41(3):279–81.
- Dattoli-García CA, Jackson-Pedroza CN, Gallardo-Grajeda AL, Gopar-Nieto R, Araiza-Garygordobil D, Arias-Mendoza A. Acute myocardial infarction: Review on risk factors, etiologies, angiographic characteristics and outcomes in young patients. Arch Cardiol Mex. 2021;91(4):485–92.
- https://fundaciondelcorazon.com/blog-impulso-vital/3735-angina…


